第一节 颅内压增高患者的护理
颅内压是指颅腔内容物对颅腔壁产生的压力,正常成年人侧卧位时颅腔内的压力5.2~14.7mmHg(70~200mmH2O),儿童由于骨缝未闭合紧密,正常颅内压为3.7~7.4mmHg(50~100mmH2O)。颅内压持续保持在14.7mmHg(200mmH2O)以上,并伴有头痛、呕吐和视神经盘水肿等临床表现时称颅内压增高,是许多颅脑疾病所共有的综合征。由颅内压增高导致的脑疝可致患者死亡。
【病因】
可以导致颅内压增高的原因很多,大体可分两大类。
1.颅腔内容物体积或量增加 如脑组织损伤、炎症、缺血缺氧、中毒等导致脑水肿;高碳酸血症时血液中二氧化碳分压增高、脑血管扩张致脑血流量急剧增加;脑脊液分泌过多、吸收障碍或脑脊液循环受阻导致脑积水。
2.颅内空间或颅腔容积缩小 如颅底凹陷症、狭颅症等先天性畸形使颅腔容积变小;颅内占位性病变,如颅内血肿、脑脓肿、脑肿瘤等,或大片凹陷性骨折,使颅内空间相对变小。
【病理生理】
1.颅内压的调节 颅内压的调节主要依靠脑脊液和脑血容量的增减来实现。病变早期,当颅内容物增加时,机体可通过减少颅内脑脊液和血容量来代偿,由于脑组织需保持一定的血流量以维持其正常功能,所以以脑脊液的减少为主,脑脊液总量占颅腔容积的10%,主要是通过减少分泌和加快脑脊液的吸收来实现的。病变进展速度越快,颅内压的调节能力越小,调节功能存在一临界点,超过该点以后,细微的容量增加即可引起颅内压骤然上升。
2.颅内压增高的后果 颅内压持续增高,脑脊液的调节有限,脑血液流量减少,当脑灌注压低于40mmHg时,脑血流调节作用失效,颅内压接近平均动脉压时,脑灌注基本停止;与此同时,脑组织缺血缺氧导致脑水肿,使脑组织体积增加,导致颅内压增高,并发生恶性循环,脑水肿使脑组织移位,出现脑疝,压迫脑干,导致生命中枢功能衰竭,甚至死亡。
【临床表现】
1.“三主征” 头痛、呕吐、视神经盘水肿是颅内压增高的“三主征”,是颅内压增高的典型表现,但出现的时间并不一致,可以其中一项为首发症状。
2.意识障碍及生命体征变化 急性颅内压增高常有明显的进行性意识障碍甚至昏迷;慢性颅内压增高的患者往往神志淡漠、反应迟钝。同时,患者还可伴有典型的生命体征变化,代偿期出现库欣综合征,即血压升高,尤其是收缩压增高、脉压增大;脉搏缓慢、洪大有力;呼吸深慢等“两慢一高”现象。严重者可因呼吸、循环衰竭而死亡。
3.其他症状和体征 可有复视、头晕、耳鸣、猝倒、烦躁不安、嗜睡等。婴幼儿颅内压增高可见头皮静脉怒张、囟门饱满、张力增高和骨缝分离。
4.脑疝 是颅内压增高最危急的并发症,常见的有小脑幕切迹疝和枕骨大孔疝。
(1)小脑幕切迹疝:①颅内压增高症状加重;②进行性意识障碍;③病侧瞳孔先有短暂缩小,以后逐渐扩大,对光反应迟钝或消失;④病变对侧肢体运动障碍和病理反射出现;⑤生命体征先出现脑缺血反应(库欣综合征),如脑疝继续发展,则出现深度昏迷,双侧瞳孔散大固定、对光反应消失,去大脑强直,生命体征严重紊乱,最后呼吸、心搏停止而死亡。
(2)枕骨大孔疝:病情变化快,患者常有进行性颅内压增高的临床表现,剧烈头痛,频繁呕吐,颈项强直或强迫体位,肌张力减退,四肢呈弛缓性瘫痪,呼吸和循环系统障碍,瞳孔忽大忽小,生命体征紊乱出现较早,意识障碍出现较晚。患者早期可突发呼吸骤停而死亡。
【诊断】
主要根据病史和临床表现,诊断一般并不困难。下列辅助检查有助于诊断。
1.头颅X线检查 慢性颅内压增高患者,可见脑回压迹增多、加深,蝶鞍扩大,颅骨局部被破坏或增生。小儿可见骨缝分离。
2.CT或MRI检查 可见脑沟变浅,脑室、脑池缩小或脑结构变形等,通常能显示病变的位置、大小和形态,对判断引起颅内压增高的原因有重要参考价值。
3.脑血管造影或数字减影血管造影 主要用于疑有脑血管畸形的疾病。
4.腰椎穿刺 可直接测得颅内压,同时取脑脊液做检查。但对疑有严重颅内压增高患者,切忌盲目做腰穿检查,否则有诱发枕骨大孔疝的可能。
【治疗原则】
首先是处理原发疾病,颅内压增高造成急性脑疝时,应紧急手术处理。
1.非手术治疗 适用于病因不明或一时不能解除病因者。
(1)脱水治疗和激素治疗:脱水治疗常用20%甘露醇250ml,15~30min内滴完,2~4/d,呋塞米20~40mg,口服、静脉或肌内注射,2~4/d。激素治疗常用地塞米松5~10mg,静脉或肌内注射;或氢化可的松100mg静脉注射,1~2/d;或泼尼松5~10mg口服,1~3/d。
(2)抗感染:伴有颅内感染者,使用抗菌药控制感染。
(3)过度换气:可增加血液中的氧分压、排出CO2,使脑血管收缩,减少脑血流量。PaCO2每下降1mmHg,可使脑血流量递减2%,从而使颅内压相应降低。
(4)冬眠低温治疗:应用药物和物理方法降低患者体温,以降低脑耗氧量和脑代谢率、减少脑血流量,改善细胞膜通透性、增加脑对缺血缺氧的耐受力;防止脑水肿的发生和发展;同时有一定的降低颅内压的作用。当体温降至30℃时,脑代谢率仅为正常体温时的50%左右,脑脊液的压力较降温前低56%。
2.手术治疗 对于颅内占位性病变,争取手术切除。有脑积水者,行脑脊液分流术,将脑室内的液体通过特殊导管引入蛛网膜下隙、腹腔或心房。脑室穿刺外引流、颞肌下减压术以及各种脑脊液分流术,均可缓解颅内高压。
【护理评估】
1.了解患者发病情况
(1)了解患者的一般情况,如患者的年龄、性别、职业等。
(2)了解患者有无狭颅症、颅底凹陷症、颅内血肿、脑脓肿、脑肿瘤、颅内炎症、高血压、脑动脉硬化病史等。
(3)了解患者诊治经过,用过何药或做过何种处理,效果如何。
(4)了解患者既往是否有类似发作史和家中是否有类似患者。
2.评估患者身心状况
(1)评估患者有无头痛、呕吐、视神经盘水肿、意识障碍及生命体征变化等。
(2)评估患者有无精神状况、对待疾病的态度,其家属的心理和经济支持情况。
【护理问题】
1.组织灌注无效 与颅内压增高致脑血流量下降有关。
2.急、慢性疼痛 与颅内压增高或伤口存在有关。
3.有体液不足的危险 与剧烈呕吐及应用脱水药、利尿药等因素有关。
4.有受伤的危险 与意识障碍、视力下降、复视等有关。
5.潜在并发症 脑疝。
【护理措施】
1.一般护理 ①头偏向一侧或侧卧,抬高床头15°~30°,有利于颅内静脉回流,减轻脑水肿,降低颅内压;②及时清理呕吐物,防止误吸,观察并记录呕吐物的量和性状;③持续或间断给氧,以改善脑缺血,使脑血管收缩,降低脑血流量,减轻脑水肿;④意识清醒者,鼓励进食营养丰富的普食,需适当限盐。不能进食者,每日补液量不超过2000ml,注意水、电解质有无紊乱,保证热量、蛋白质和维生素等基本营养的供应;⑤满足患者日常生活需要,避免意外伤害。
2.防止颅内压骤然升高的护理 ①保持病室安静,劝患者安心休养,避免患者情绪激动。②保持呼吸道通畅,呼吸道梗阻时,因患者用力呼吸,胸腔内压力及PaCO2增高可致脑血管扩张、脑血流量增多,也可使颅内压增高;护理时应尽快用手、口或吸引器清除口腔和咽部血块或呕吐物,将患者取侧卧位或放置口咽通气管;舌根后坠者,可托起下颌或放置口咽通气管;防止颈部过屈、过伸或扭曲;对意识不清的患者及咳嗽困难者,应配合医师尽早行气管切开术或气管插管,必要时使用辅助呼吸;重视基础护理,定时为患者翻身拍背,以防肺部并发症。③避免剧烈咳嗽和用力排便。④及时控制癫 发作。
发作。
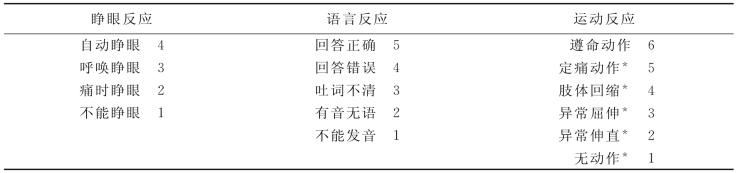
3.病情观察 密切观察并记录患者的生命体征、意识状态、瞳孔和神经系统体征、颅内压变化情况,以掌握病情的发展动态,及时发现并处理脑疝,有条件者可做颅内压监测。①意识障碍的程度目前国际通用Glasgow昏迷评分法:评定睁眼、语言及运动反应,三者得分相加表示意识障碍程度,最高15分,表示意识清醒,8分以下为昏迷,最低3分,分数越低表明意识障碍越严重(表12-1)。②注意呼吸节律和深度、脉搏快慢和强弱以及血压和脉压的变化。出现脑缺血反应提示颅内压升高。③正常瞳孔等大、圆形,在自然光线下直径3~4mm,直接、间接对光反应灵敏。严重颅内压增高继发脑疝时可出现异常变化。
4.药物治疗的护理 ①应用脱水药时要注意输液的速度,用药后注意观察脱水治疗的效果、电解质有无紊乱及尿量,每小时尿量不能超过200ml或少于50ml,准确记录24h出入量;②激素治疗可诱发应激性溃疡、感染、高血压等不良反应,注意观察并及时处理。
5.辅助过度换气的护理 过度换气的主要不良反应是减少脑血流、加重脑缺氧,因此,应定时进行血气分析,维持患者PaO2于90~100mmHg、PaCO2于25~30mmHg水平为宜。过度换气持续时间不宜超过24h,以免引起脑缺血。
6.冬眠低温疗法的护理 ①将患者安置于单人病房、室内光线宜暗,室温18~20℃。②根据医嘱给予足量冬眠药物,如冬眠Ⅰ号合剂,包括氯丙嗪、异丙嗪及哌替啶,或冬眠Ⅱ号合剂,包括哌替啶、异丙嗪、双氯麦角碱。待患者御寒反应消失、进入昏睡状态后方可用物理降温措施。降温速度以每小时下降1℃为宜,体温以降至肛温32~34℃、腋温31~33℃较为理想,避免体温大起大落。③严密观察病情,若脉搏超过100/min,收缩压低于13.3kPa(100mmHg),呼吸不规则或次数减少时,应及时通知医师,更换冬眠药物或停止冬眠疗法。④每日液体入量不宜超过1500ml,鼻饲者,流食或肠内营养液温度应与当时体温一致。⑤预防并发症,如低血压、冻伤、压疮、暴露性角膜炎、肺部感染。⑥冬眠低温治疗时间一般为3~5d,可重复治疗,停用冬眠低温治疗时,应先停物理降温,再逐渐停用冬眠药物,任其自然复温。
7.脑疝的急救处理 ①立即予以脱水治疗,快速输入脱水药,并观察脱水效果,确诊后尽快手术;②保持呼吸道通畅,给氧,对呼吸功能障碍者行人工辅助呼吸;③已确诊者可通过脑脊液分流术、侧脑室外引流术等降低颅内压;④密切观察意识、瞳孔、生命体征和肢体活动的变化;⑤脱水期间留量尿管,准确记录24h出入量;⑥紧急做好术前准备。
8.脑室引流的护理 ①引流管开口需高于侧脑室平面10~15cm,并妥善固定,以维持正常的颅内压;引流量每日不超过500ml为宜;观察记录脑脊液的性状、颜色和量;②严格无菌操作,保持引流通畅,每日更换引流袋;③开颅术后引流3~4d,引流术后引流5~7d;④拔管前1d应试行抬高引流瓶(袋)或夹闭引流管24h,应密切观察患者,如有异常及时通知医师,拔管后若伤口处有脑脊液流出,应及时告知医师处理。
9.脑脊液分流术后的护理 严密观察病情,判断分流术效果。警惕有无分流管阻塞和感染等并发症。观察有无脑脊液漏,一旦发现,应及时通知医师并协助处理。
10.健康指导 ①指导患者进高热量、高蛋白、高维生素饮食,如蔬菜、水果,以保持大便通畅;②癫 患者应遵医嘱按时定量服药,勿独自外出游泳、危险作业、旅游等,防止意外发生。
患者应遵医嘱按时定量服药,勿独自外出游泳、危险作业、旅游等,防止意外发生。