一、男性内生殖器
一、男性内生殖器
(一)睾丸
睾丸testis(图6-1,图7-1)位于阴囊内,左右各一。睾丸呈扁卵圆形,表面光滑,可分为内、外侧面,前、后缘和上、下端。前缘游离,后缘与附睾和输精管起始段相接触,睾丸的血管、淋巴管和神经由后缘出入。
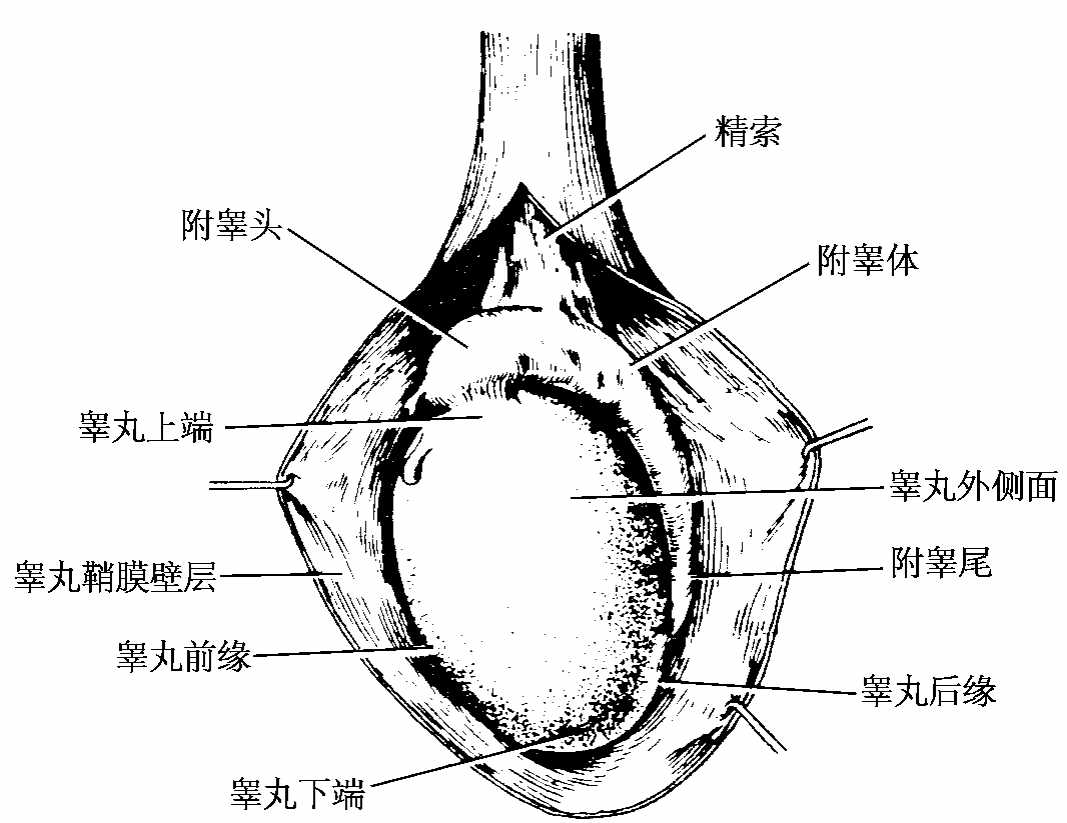
图7-1 左侧睾丸和附睾
睾丸的表面包有浆膜,即睾丸鞘膜脏层,其深面有一层坚厚的纤维膜,称为白膜。由于白膜坚韧且缺乏弹性,睾丸肿胀时可产生剧痛。白膜在睾丸后缘增厚并凸入睾丸内形成睾丸纵隔。从纵隔发出许多睾丸小隔,呈扇形伸入睾丸实质将睾丸分为100~200个左右的睾丸小叶。每个小叶内含有2~4条生精小管,其上皮能产生精子。生精小管之间的结缔组织内有分泌男性激素的间质细胞。生精小管汇合成直精小管,进入睾丸纵隔后交织成睾丸网。从睾丸网发出12~15条睾丸输出小管,出睾丸进入附睾头(图7-2)。
(二)附睾
附睾epididymis(图6-1,图7-1,2)呈新月形,附于睾丸上端及后缘。附睾的上端膨大为附睾头,中部为附睾体,下部变细为附睾尾。睾丸输出小管在附睾头弯曲盘绕,其末端汇合成一条附睾管。附睾管蟠曲下行构成附睾体、附睾尾,附睾尾向后上折转移行为输精管。附睾为暂时贮存精子的器官,并分泌附睾液供精子营养,促进精子进一步成熟。附睾为结核的好发部位。
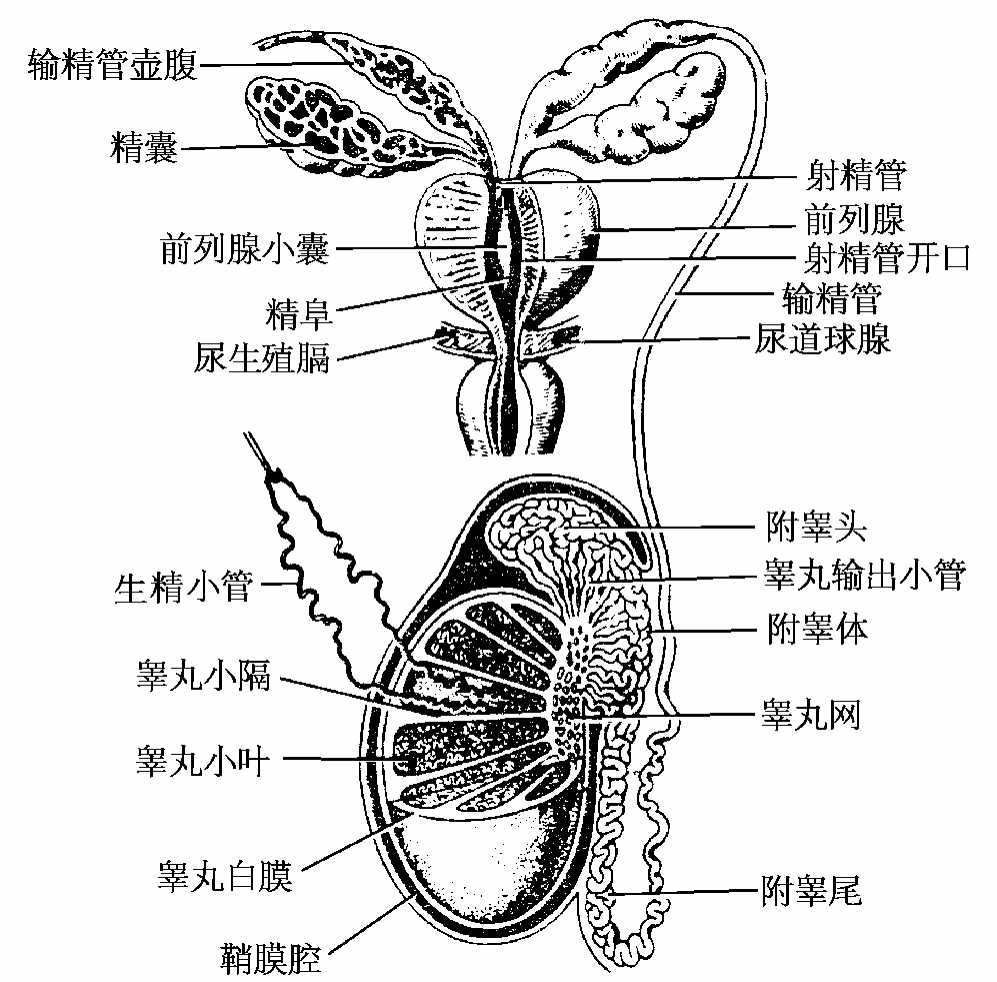
图7-2 睾丸和附睾的结构及排精径路
(三)输精管和射精管
1.输精管ductus deferens(图6-1,图7-2,3)是附睾管的直接延续,长约50 cm,管壁较厚,肌层发达而管腔细小,活体触摸时呈细圆索状。输精管行程较长,可分为以下4部。
(1)睾丸部:最短,始于附睾尾,沿睾丸后缘上行至睾丸上端。
(2)精索部:位于睾丸上端与腹股沟管皮下环之间,精索内其他结构的后内侧。此段输精管位置浅表,在活体可扪及,输精管结扎手术常在此部进行。
(3)腹股沟管部:穿经腹股沟管。
(4)盆部:最长,经腹股沟管进入盆腔后即转向内下,沿盆腔侧壁下行,经输尿管末端的前上方至膀胱底的后面。在此,两侧输精管逐渐接近,并膨大成输精管壶腹。输精管末端变细,与精囊的排泄管汇合成射精管。
2.射精管ejaculatory duct(图6-1,图7-2,3)成对,长约2 cm,斜向前下穿前列腺实质,开口于尿道的前列腺部。
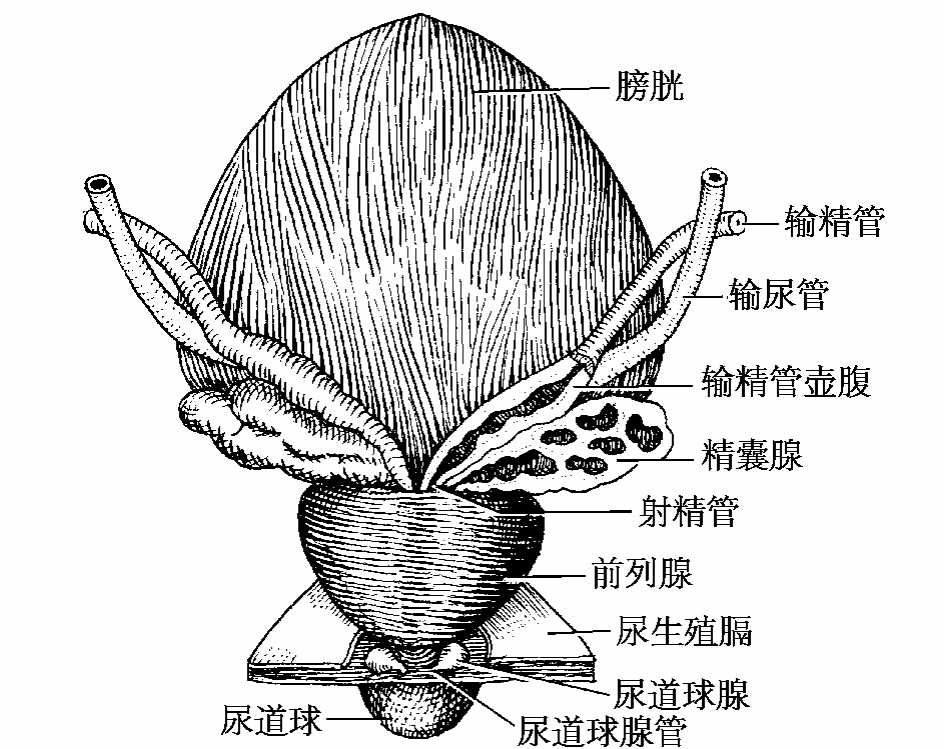
图7-3 精囊、前列腺和尿道球腺
精索spermatic cord(图7-5)为一对柔软的圆索状结构,从腹股沟管腹环延至睾丸上端。它在皮下环以下包裹3层被膜,从内向外依次为精索内筋膜、提睾肌、精索外筋膜。精索内主要有输精管、睾丸动脉、蔓状静脉丛、输精管血管、神经、淋巴管和鞘韧带等。
(四)精囊
精囊seminal vesicle(图7-3)又称精囊腺,是一对梭形囊状腺体,位于膀胱底后面及输精管壶腹的外侧。精囊的排泄管与输精管的末端合成射精管。精囊的分泌液参与精液的组成。
(五)前列腺
前列腺prostate(图6-1,图7-3)是不成对的实质性器官,大小和形状如栗子。上端宽大为前列腺底,与膀胱颈相接。下端尖细,称前列腺尖,位于尿生殖膈上。自底至尖有尿道穿过。前列腺前、后面分别与耻骨联合和直肠相邻。后面平坦,中间有一纵行浅沟,称前列腺沟,活体直肠指诊可触及前列腺及此沟,前列腺肥大时此沟消失。
前列腺可分为5叶:前、中、后和两侧叶(图7-4)。中叶位于尿道前列腺部与射精管之间,上宽下尖呈楔形。侧叶位于尿道前列腺部和中叶的两侧。老年人前列腺中叶和侧叶的结缔组织常增生,引起前列腺肥大,可压迫尿道造成排尿困难甚至尿潴留。后叶位于中叶和侧叶的后方,是前列腺肿瘤的易发部位。前列腺的排泄管开口于尿道前列腺部,前列腺的分泌液是精液的主要组成部分。
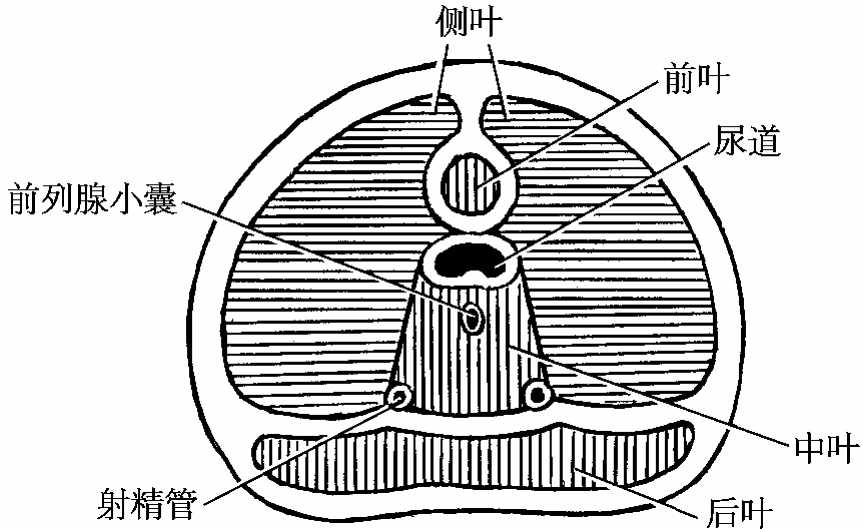
图7-4 前列腺的分叶
(六)尿道球腺
尿道球腺bulbourethral gland(图6-1,图7-3)为一对豌豆样的腺体,位于尿生殖膈内,其排泄管开口于尿道球部。尿道球腺的分泌物参与精液的组成。
精液由输精管道及各附属腺体的分泌物和精子组成,呈乳白色,弱碱性,适于精子的生存和活动。正常成年男性一次射精2~5ml,含精子3~5亿个。